object(WP_Post)#11940 (24) {
["ID"]=>
int(5649)
["post_author"]=>
string(2) "23"
["post_date"]=>
string(19) "2022-06-09 00:15:51"
["post_date_gmt"]=>
string(19) "2022-06-08 23:15:51"
["post_content"]=>
string(6181) "Frankfurt/M. (Deutschland), 9. Juni 2022 – Durchfall kann töten.[1] Auslöser kann eine Clostridioides difficile-Infektion (CDI) sein. Besonders gefährdet sind Menschen, bei denen das Darm-Mikrobiom aus dem Gleichgewicht geraten ist – etwa durch eine Antibiotika-Behandlung, ein supprimiertes Immunsystem, eine chronisch-entzündliche Darmerkrankung (CED) oder anderes. Beim Convent ‚Gastroenterologische Infektionen Therapieren‘ (GIT) erörterten Ärztinnen und Ärzte auf Einladung von Tillotts Pharma die Umsetzung multimodaler Diagnostik-, Therapie- und Hygienestandards in der Praxis.
C. difficile ist der häufigste Erreger nosokomialer und Antibiotika-assoziierter Durchfallerkrankungen und wird oft auch ambulant erworben.[2] In Deutschland beträgt die Inzidenz über 80 Fälle pro 100.000 Einwohner.[3] Bei mehr als 20% der Patienten flammte die Infektion nach der initialen Episode erneut auf, davon hatten über 30% ein zweites oder drittes Rezidiv, was die Mortalitätsrate deutlich erhöht.3 „Diarrhöen können unterschiedliche Auslöser haben. Gerade bei immunsupprimierten Patienten ist immer an eine infektiöse Ursache zu denken – in Frage kommen C. difficile, andere pathogene Bakterien und Viren“, erläutert Dr. Daniel Teschner, Zentrum für allogene Stammzelltherapien am Universitätsklinikum Würzburg. „Im Regelfall ist erst nach Ausschluss einer infektiösen Pathogenese eine erweiterte Diagnostik mittels Endoskopie und bildgebender Verfahren indiziert.“
„Auch Patienten mit chronisch-entzündlichen Darmerkrankungen sollten bei einem Schub hinsichtlich einer Infektion untersucht werden, inklusive dem Ausschluss einer CDI“, empfiehlt Prof. Dr. Oliver Bachmann, Zentrum für Innere Medizin am Siloah St. Trudpert Klinikum Pforzheim mit Verweis auf die ECCO-ESGAR Leitlinien.[4] Eine große Studie (n = 480.271) hat die Assoziation von gastrointestinalen Infektionen und CED untersucht.[5] Demnach war eine Diagnose von C. difficile mit einer höheren Wahrscheinlichkeit von Colitis ulcerosa (aOR 4,02; 95% CI 2,94-5,49) und Morbus Crohn (aOR 4,25; 95% CI 2,79-6,47) verbunden.5 Zugleich haben CED-Patienten eine um 33% höhere Wahrscheinlichkeit von CDI-Rezidiven als Patienten ohne CED.[6]
„Bei einer symptomatischen CDI ist die Morbiditäts- und Sterblichkeitsrate noch mehrere Monate nach der initialen Episode erhöht“[7], sagt Prof. Dr. Andreas Stallmach, Klinik für Innere Medizin IV am Universitätsklinikum Jena. „Daher ist eine rasche Diagnostik und Therapie erforderlich.“ Zunächst wird dazu eine Stuhlprobe mit einem hochsensiblen Nukleinsäure-Amplifikationstests (NAAT) oder Enzymimmunoassay (EIA) auf Glutamat-Dehydrogenase (GDH) geprüft. Ist der Nachweis positiv, wird mit einem EIA das spezifische Toxin festgestellt.[8] Für die Behandlung empfehlen die kürzlich aktualisierten Leitlinien in Europa wie in den USA Fidaxomicin ab der initialen CDI-Episode und beim ersten Rezidiv. Vancomycin ist 2. Wahl, Metronidazol wird nur noch eingesetzt, wenn die ersten zwei Optionen nicht verfügbar sind.“[9],[10]
[caption id="attachment_5417" align="alignnone" width="800"]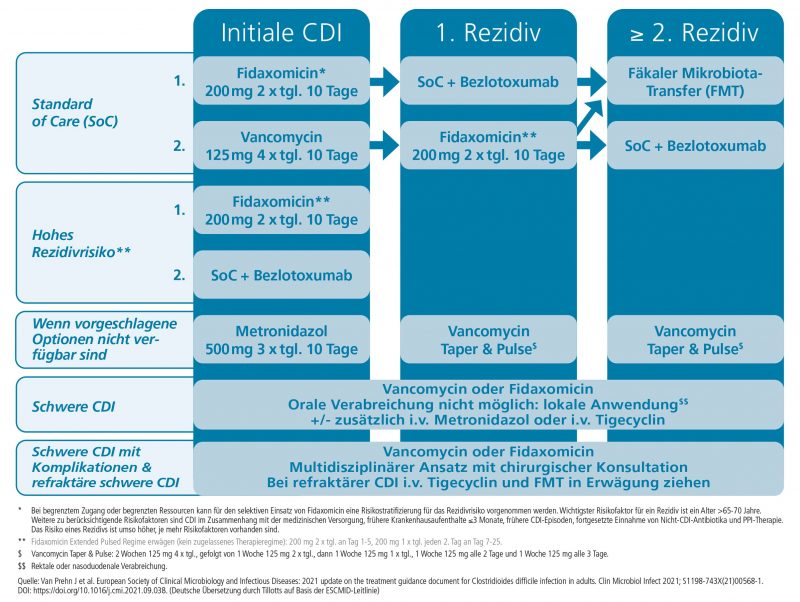 Abb. 1: Therapie-Algorithmus der neuen Europäischen Leitlinie zur Behandlung von Clostridioides-difficile-Infektionen (CDI). Quelle: European Society of Clinical Microbiology and Infectious Diseases (ESCMID) Treatment Guidance (Deutsche Übersetzung durch Tillotts auf Basis der ESCMID-Leitlinie9)[/caption]
[1] GBD 2016 Diarrhoeal Disease Collaborators. Lancet Infect Dis 2018;18:1211-1228.
[2] Finn E et al. BMC Infect Dis 2021;21:456.
[3] Lübbert C et al. Infect Dis Ther 2016;5:545-554.
[4] Maaser C et al. J Crohns Colitis 2019;13:144-164.
[5] Axelrad J et al. Clin Gastroenterol Hepatol 2019;17:1311-1322.e7.
[6] Razik R et al. Am J Gastroenterol 2016;111:1141-1146.
[7] Karas JA et al. Infect Dis Rep 2010;2:e8.
[8] Crobach MJ et al. Clin Microbiol Infect. 2016;22 (Suppl 4):S63-81.
[9] Van Prehn J et al. Clin Microbiol Infect 2021; 27 (Suppl 2):S1-S21.
[10] Johnson S et al. Clin Infect Dis 2021;73: e1029-e1044."
["post_title"]=>
string(55) "Gastrointestinale Infektionen bei vulnerablen Patienten"
["post_excerpt"]=>
string(0) ""
["post_status"]=>
string(7) "publish"
["comment_status"]=>
string(6) "closed"
["ping_status"]=>
string(6) "closed"
["post_password"]=>
string(0) ""
["post_name"]=>
string(55) "gastrointestinale-infektionen-bei-vulnerablen-patienten"
["to_ping"]=>
string(0) ""
["pinged"]=>
string(0) ""
["post_modified"]=>
string(19) "2024-04-18 14:44:24"
["post_modified_gmt"]=>
string(19) "2024-04-18 13:44:24"
["post_content_filtered"]=>
string(0) ""
["post_parent"]=>
int(0)
["guid"]=>
string(51) "https://www.tillotts.de/?post_type=news&p=5649"
["menu_order"]=>
int(0)
["post_type"]=>
string(4) "news"
["post_mime_type"]=>
string(0) ""
["comment_count"]=>
string(1) "0"
["filter"]=>
string(3) "raw"
}
Abb. 1: Therapie-Algorithmus der neuen Europäischen Leitlinie zur Behandlung von Clostridioides-difficile-Infektionen (CDI). Quelle: European Society of Clinical Microbiology and Infectious Diseases (ESCMID) Treatment Guidance (Deutsche Übersetzung durch Tillotts auf Basis der ESCMID-Leitlinie9)[/caption]
[1] GBD 2016 Diarrhoeal Disease Collaborators. Lancet Infect Dis 2018;18:1211-1228.
[2] Finn E et al. BMC Infect Dis 2021;21:456.
[3] Lübbert C et al. Infect Dis Ther 2016;5:545-554.
[4] Maaser C et al. J Crohns Colitis 2019;13:144-164.
[5] Axelrad J et al. Clin Gastroenterol Hepatol 2019;17:1311-1322.e7.
[6] Razik R et al. Am J Gastroenterol 2016;111:1141-1146.
[7] Karas JA et al. Infect Dis Rep 2010;2:e8.
[8] Crobach MJ et al. Clin Microbiol Infect. 2016;22 (Suppl 4):S63-81.
[9] Van Prehn J et al. Clin Microbiol Infect 2021; 27 (Suppl 2):S1-S21.
[10] Johnson S et al. Clin Infect Dis 2021;73: e1029-e1044."
["post_title"]=>
string(55) "Gastrointestinale Infektionen bei vulnerablen Patienten"
["post_excerpt"]=>
string(0) ""
["post_status"]=>
string(7) "publish"
["comment_status"]=>
string(6) "closed"
["ping_status"]=>
string(6) "closed"
["post_password"]=>
string(0) ""
["post_name"]=>
string(55) "gastrointestinale-infektionen-bei-vulnerablen-patienten"
["to_ping"]=>
string(0) ""
["pinged"]=>
string(0) ""
["post_modified"]=>
string(19) "2024-04-18 14:44:24"
["post_modified_gmt"]=>
string(19) "2024-04-18 13:44:24"
["post_content_filtered"]=>
string(0) ""
["post_parent"]=>
int(0)
["guid"]=>
string(51) "https://www.tillotts.de/?post_type=news&p=5649"
["menu_order"]=>
int(0)
["post_type"]=>
string(4) "news"
["post_mime_type"]=>
string(0) ""
["comment_count"]=>
string(1) "0"
["filter"]=>
string(3) "raw"
}